 Туберкулез – одно из самых серьезных
инфекционных поражений, затрагивающих, преимущественно, легкие. Туберкулез
распространен по всему земному шару, причем болеют им не только люди, так как
он встречается и у животных. Туберкулез имеет разные формы, которые отличаются
симптоматикой и одной из этих форм является казеозная пневмония.
Туберкулез – одно из самых серьезных
инфекционных поражений, затрагивающих, преимущественно, легкие. Туберкулез
распространен по всему земному шару, причем болеют им не только люди, так как
он встречается и у животных. Туберкулез имеет разные формы, которые отличаются
симптоматикой и одной из этих форм является казеозная пневмония.
Для того чтобы разобраться в этом
термине, давайте для начала выясним, что такое казеоз? Казеоз – это некроз (то
есть омертвение) ткани пораженного органа. Ткани этого органа начинают
напоминать высушенный сыр белого цвета и творожистой консистенции. Порой ткань
оказывается настолько «изъеденной», что в целостной структуре органа
встречаются бреши.
Казеозная
пневмония
Больных казеозной пневмонией в России
насчитывается около 3-4 процентов. Казеозная пневмония является как отдельным,
самостоятельным заболеванием, так и усложнением туберкулеза. Врачи различают
два ее вида: лобарная казеозная пневмония поражает органы как самостоятельный
вид туберкулеза, в то время как лобулярная казеозная пневмония – это осложнение
туберкулеза.
Кто
входит в группу риска?
Всегда есть люди, рискующие заболеть
первыми, и в их группу, безусловно,
первыми входят люди с очень слабым иммунитетом. В данном случае это
также люди с сильно пониженным иммунитетом, который уже не способен на достаточную защиту организма, больные ВИЧ-инфекцией, полностью «съедающей иммунитет, люди,
употребляющие много алкоголя и пациенты, которым назначали глюкокортикоиды
(гормоны коры надпочечников) в качестве лечения. Естественно, в группу риска
входят также и наркоманы. По статистике, чаще всего болеют именно мужчины,
ведущие неблагополучный образ жизни.
Что
представляет собой казеозная пневмония?
Казеозная пневмония представляет собой
заболевание, которое развивается при активном делении микобактерий (главных
возбудителей туберкулеза) в легочной ткани.
Каковы причины этого размножения?
Как и было написано выше, основной
причиной считают слабый иммунитет. Вследствие неспособности иммунитета
производить здоровые фагоциты и лимфоциты, иммунитет начинает интенсивно
снижаться и вскоре человек становится легкой добычей для вирусов и микробов,
которые очень быстро уничтожают остатки иммунитета и поражают другие органы и
системы организма. Причинами снижения
иммунитета, помимо вышеописанных, могут также послужить множество
факторов – недоедание, высокая зашлакованность организма, серьезные заболевания
других органов.
Стадии
казеозной пневмонии
Первая стадия казеозной пневмонии – это
уничтожение здоровых клеток легких и образования некроза в этих местах. Зона
поражения достаточно обширна при этом.
Вторая стадия казеозной пневмонии –
развитие заболевания, вследствие чего за довольно короткий период (2-3 недели) поражены
все легкие. Данная стадия более необратима, чем первая, и намного опаснее.
Никаких других изменений в тканях, кроме некротических очагов, не наблюдается.
В результате, заболевание, которое не
начали лечить вовремя, грозит закончиться летальным исходом, поэтому
чрезвычайно важно как можно скорее определить его и начать лечение.
Как
определить казеозную пневмонию? Симптомы заболевания
Так как это заболевание развивается в острой, ярко-выраженной форме, то определить его можно по следующим признакам:
- Повышение температуры до 40 градусов. Следует заметить, что такая высокая температура поднимается лишь при очень сильном воспалении. У больных наблюдается лихорадка, озноб, сильная потливость. Все эти симптомы говорят об интоксикации организма – это первая стадия развития казеозной пневмонии.
- Наблюдаются и общие симптомы – слабость, одышка (в спокойном состоянии), сопровождаемые эмоциональной возбужденностью. Из-за ухудшения аппетита резко снижается вес. Поведение может быть неадекватным, заторможенным.
- На первой стадии заболевания присутствует кашель, но больше сухой, возможно, с отделением совсем небольшого количества мокроты.
- Среди дополнительных симптомов, которые появляются при развитии казеозной пневмонии – понос, отеки на ногах, пониженное давление (гипотония).
- На второй неделе заболевания состояние заметно ухудшается: появляется влажный кашель, мокрота (чаще всего зловонная и приобретающая зеленоватый цвет) выделяется в гораздо большем количестве. Начинает то повышаться, то понижаться температура, которая стабильно держалась на 39-40 градусах.
- Боль в груди, порой сопровождаемая выделением мокроты с примесью крови.
- Возможно увеличение печени.
- Обязательно присутствует лимфопения (заметное снижение лейкоцитов).
Диагностика казеозной пневмонии
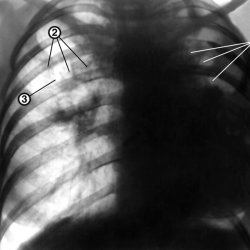
- Рентген (объемная инфильтрация легких).
- Анализ крови (наблюдается лимфопения).
- Анализ мочи (изменения в анализе мочи связаны с интоксикацией).
- Анализ мокроты (при этом заболевании обнаруживаются эластические волокна).
Так как казеозную пневмонию нередко
путают с крупозной пневмонией, крайне важно провести правильную диагностику,
выполняемую квалифицированными медиками. Особенно важны рентгенологические
исследования и анализ мокроты – именно они позволят достоверно определить
казеозную пневмонию и назначить правильное лечение.
А
теперь поговорим о лечении казеозной пневмонии
При диагнозе казеозная пневмония лечение
будет достаточно длительным, к чему пациенту стоит морально подготовиться –
только начальная терапия занимает до 6 месяцев. Проходит лечение в стационаре,
где больному будет обеспечен контроль врачей.
Важнейшую роль в лечении занимает
антибактериальная терапия, направленная на уничтожение микробов, вызвавших
заболевание. Больные, впервые проходящие лечение, начинают его с таких
препаратов, как Стрептомицин и Тубазид
(или Изониазид) - эти препараты показаны для лечения туберкулеза
различной локализации. Стрептомицин обладает средним уровнем эффективности, а
Тубазид – высоким. Тубазид эффективен при любой форме туберкулеза и является
одним из лучших из противотуберкулезных препаратов. После курса, составляющего
приблизительно 6 месяцев, больные продолжают лечиться препаратами, относящимися
к группе ПАСК – это противотуберкулезные медикаменты более низкой, чем
вышеописанные, эффективности.
Антибактериальная терапия не позволит
заболеванию захватывать все более обширные участки легких. Могут рассосаться
воспалительные изменения, однако если заболевание продолжает прогрессировать,
врачи назначают хирургическое лечение. Исход операции для 70% больных удачен, однако такая операция серьезна и опасна, поэтому на нее решаются не
все. Между тем, необходимо помнить, что 80% больных не выживают при подобном
диагнозе. После операции до одного года больной продолжает лечение, чтобы
сомнения в том, что не выявленные очаги воспаления все еще могут навредить
здоровью пациента, отпали. Лечение продолжается до одного года. Затем пациент
проходит периодические курсы, чтобы избежать рецидива.
Лишь после 4 месяцев лечения появляются
видимые результаты улучшения состояние больных.




Отзывы