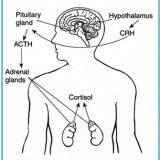
 В 1912 году Гарвей Кушинг (1864-1939 гг. ) впервые описал клиническую картину такого заболевания, как эндогенный гиперкортицизм. Гиперкортицизмом или синдромом Кушинга называют клинический синдром, вызываемый эндогенной гиперпродукцией либо продолжительным экзогенным употреблением кортикостероидов. Это заболевание очень серьезное, поэтому скорейшее лечение синдрома Кушинга при его диагностировании является важной задачей.
В 1912 году Гарвей Кушинг (1864-1939 гг. ) впервые описал клиническую картину такого заболевания, как эндогенный гиперкортицизм. Гиперкортицизмом или синдромом Кушинга называют клинический синдром, вызываемый эндогенной гиперпродукцией либо продолжительным экзогенным употреблением кортикостероидов. Это заболевание очень серьезное, поэтому скорейшее лечение синдрома Кушинга при его диагностировании является важной задачей.
Синдром Кушинга: описание
К патологическим изменениям, которые происходят при синдроме Кушинга в большинстве систем и органов человеческого организма, приводит, прежде всего, гиперпродукция кортизола. Нефизиологическая концентрация кортизола способна оказывать катаболическое воздействие на белковые матрицы и структуры большей части тканей: на кости, кожные покровы, внутренние органы, мышцы (в том числе миокард и гладкие мышцы). В результате в тканях постепенно формируются выраженные атрофические и дистрофические изменения.
Активная стимуляция гликолиза и глюконеогенеза в печени и мышцах приводит к нарушениям в углеводном обмене, что, в свою очередь, ведет к развитию гипергликемии, то есть стероидного диабета. Переизбыток кортизола влияет и на жировой обмен, причем действует он комплексно: на некоторых участках тела он способствует появлению жировых отложений, а на других жировая клетчатка атрофируется. Объяснить это очень просто: разные жировые отделы обладают различной чувствительностью к глюкокортикоидам.
Кроме того, для синдрома Кушинга характерны электролитные расстройства (гипернатриемия, гипокалиемия), которые появляются из-за влияния на почки избыточного кортизола. Последствием электролитных расстройств является прогрессирование миопатии (прежде всего кардиомиопатии) и появление артериальной гипертензии. Более того, это ведет к формированию аритмий и сердечной недостаточности. Глюкокартикоиды обладают также иммуносупрессивным действием, что обуславливает подверженность организма разнообразным инфекциям.
Синдром Кушинга может протекать вариативно. Однако наиболее распространен экзогенный гиперкортицизм, который формируется при глюкокортикоидной терапии.
Симптомы синдрома Кушинга
Для диагностики синдрома Кушинга крайне важен осмотр больного. Подавляющее большинство людей (90%) с синдромом Кушинга страдают ожирением («ожирение кушингоидного типа»), то есть жир у них откладывается на груди, животе, спине (так называемый «климактерический горбик»), шее и лице. Последнее при этом становится лунообразным, приобретает багрово-красный цвет, а иногда синеватый оттенок. Это явление носит название «матронизм». Кроме того, жировая клетчатка на коже и тыльной стороне ладони становится тоньше, что не характерно для других типов ожирения. Более того, у людей, страдающих синдромом Кушинга, даже при отсутствии ожирения наблюдается неправильное распределение жировой клетчатки.
Сильнее всего мышцы атрофируются на ногах и плечевом поясе, также заметна атрофия бедренных и ягодичных мышц, имеющая название «скошенные ягодицы». Атрофированные мышцы создают большие неудобства, затрудняя движение, особенно при попытке человека встать или сесть. Мышцы передней брюшной стенки также уменьшаются в размерах («лягушачий живот»), в результате чего на белой линии живота становятся заметны грыжевые выпячивания.
У больных эндогенным гиперкортицизмом кожа истончается, становится сухой, шелушится, на некоторых участках появляется потливость. Помимо этого, она приобретает мраморный цвет с явно проступающим рисунком сосудов. В результате распада коллагена кожных покровов и прогрессирующего ожирения появляются стрии – полосы растяжения. Стрии, как правило, имеют фиолетовый или багрово-красный цвет и локализуются на коже молочных желез, живота, плеч и внутренней стороне бедер. Стрии достигают в ширину нескольких сантиметров. Для синдрома Кушинга характерны также высыпания на коже типа акне и обилие небольших подкожных кровоизлияний. Иногда при данном заболевании и АКГТ-эктопированном синдроме появляется гиперпигментация. При последнем синдроме ожирение достаточно умеренное (иногда вообще отсутствует), меланодермия же выражена очень резко.
Наиболее распространенным осложнением синдрома Кушинга является остеопороз – он форируется у 90% больных. Более других изменяются поясничный и грудной отделы позвоночника: высота позвонков уменьшается, возникают компрессионные переломы. На рентгенограмме можно наблюдать полностью просвечивающееся тело позвонка на фоне отчетливо выделяющихся концевых пластинок. Это явление носит название «стеклянные позвонки». Переломам сопутствуют сильнейшие боли, часто формируются симптомы сдавливания корешков спинного мозга. В сочетании с атрофированными мышцами спины это ведет к развитию сколиоза и кифосколиоза. Наличие синдрома Кушинга в детстве приводит к отставанию ребенка в росте, поскольку избыток глюкокортикоидов тормозит развитие эпифизарных хрящей.
Из-за катаболического воздействия стероидов на мышцы миокарда, развития артериальной гипертензии и электролитных сдвигов возникает кардиомиопатия. Кардиомиопатия характеризуется нарушениями сердечных ритмов (экстрасистолия, фибрилляция предсердий) и сердечной недостаточностью, которая часто становится причиной летального исхода.
Со стороны нервной системы при болезни Кушинга наблюдаются различные симптомы – от заторможенности до стероидных психозов, от депрессии до эйфории. Зачастую небольшие жалобы не соответствуют степени тяжести состояния.
У некоторых пациентов (10-20%) наблюдается формирование стероидного сахарного диабета, который протекает довольно легко и компенсируется диетотерапией и приемом препаратов, снижающих уровень сахара.
Вследствие избыточной секреции андрогенов надпочечниками у женщин может развиться гирсутизм, то есть чрезмерный рост волос (по мужскому типу). Кроме того, избыток андрогена гонадолиберина вызывает аменорею.
Синдром Кушинга: лечение
Лечение синдрома проводят, используя следующие методы:
- После диагностирования заболевания назначают прием ингибиторов стероидогенеза – аминоглютетимид, хлодитан.
- Если при эндогенном гиперкортицизме формируется аденома, то проводится операция по удалению кортитропиномы гипофиза. После этой методики ремиссия наблюдается у 90% пациентов.
- При отсутствии аденомы гипофиза назначается протонотерапия.
- При кортикостероме надпочечников назначается адреналэктомия. Если синдром Кушинга протекает тяжело, назначают комплексное лечение – протонотерапию и одностороннюю адреналэктомию, что позволяет снизить выраженность заболевания.
- При болезни Кушинга рекомендуют и симптоматическую терапию, которая заключается в приеме гипотензитивных препаратов, калия, средств от остеопороза, сахароснижающих препаратов.




Отзывы