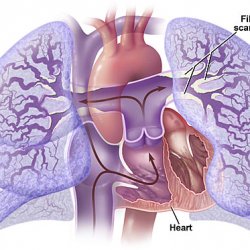
 Первичная легочная гипертензия (ПЛГ) или
Синдром Аэрза-Арилаго – заболевание редкое и встречается в 1-2-х случаях из
одного миллиона. Диагностика заболевания затруднена из-за того, что симптомы
схожи с более частыми заболеваниями. Этиология не известна, но по последним
данным, ПЛГ относится к наследственным заболеваниям с генетическим ожиданием
(выделен ген BMPR2).
То есть, с каждым поколением проявление болезни возникает в более раннем
возрасте. Чаще заболеванию подвержены женщины любого возраста. Существует
семейная и спорадическая формы заболевания.
Первичная легочная гипертензия (ПЛГ) или
Синдром Аэрза-Арилаго – заболевание редкое и встречается в 1-2-х случаях из
одного миллиона. Диагностика заболевания затруднена из-за того, что симптомы
схожи с более частыми заболеваниями. Этиология не известна, но по последним
данным, ПЛГ относится к наследственным заболеваниям с генетическим ожиданием
(выделен ген BMPR2).
То есть, с каждым поколением проявление болезни возникает в более раннем
возрасте. Чаще заболеванию подвержены женщины любого возраста. Существует
семейная и спорадическая формы заболевания.
ПЛГ характеризуется повышенным
давлением в малом круге кровообращения,
сопровождающимся изменениями в прекапиллярных легочных артериях и
тромботическими поражениями. При
отсутствующих хронических болезнях сердца и хронической тромбоэмболической
патологии заболевание прогрессирует,
что приводит в достаточно короткий срок (2-8 лет) к правожелудочковой
недостаточности и летальному исходу.
Заболевание проходит в три стадии
- 1 стадия. Клинически практически не проявляется, наблюдается лишь небольшая одышка после физической нагрузки и часто объясняется отсутствием тренировок;
- 2 стадия. Характеризуется уменьшением сердечного выброса. Проявляется в виде гипоксемии, одышки, появляется синкопе. Держится стабильно высокое давление в легочной артерии;
- 3 стадия. Для нее характерны правожелудочковая недостаточность, падение сердечного выброса, венозный застой и периферические отеки.
Варианты проявления заболевания
- тромботический, с образованием микротромбоэмболий;
- плексогенный с расслоением мышечной оболочки артериол и аневризматическая дилатация артериол;
- веноклюзивный с венозным застоем в легких.
Патологические
изменения
При аутопсии можно обнаружить
патологические изменения правых отделов сердца и легкого. В крупных сосудах
находят склеротические бляшки. Так как в процесс вовлечены мелкие легочные
артерии, мышечный слой гипертрофирован, наблюдается фиброз и интимальная
гиперплазия. Иногда обнаруживается некротизирующий легочный артериит. Число
мелких артерий и капилляров уменьшено, характерно утолщение базальной
мембраны альвеолярных капилляров и гипертрофия медии легочных артерий.
ПЛГ имеет некоторую схожесть с
рецидивирующей тромбоэмболией легочной артерии. Различие заключается в том, что
при тромбоэмболии выявляются реканализованные тромбоэмболы, но отсутствуют
плексиформные изменения. Также наблюдается сходство с веноокклюзионной болезнью
легких.
Предрасположенность
Как уже было сказано выше, ПЛГ – заболевание наследственное. Также к его развитию предрасполагают такие патологии как:
- коллагеновые васкулярные заболевания,
- ВИЧ,
- цирроз печени, сопровождающийся поратальной гипертензией,
- ревматоидный артрит,
- неопознанная тромбоэмболия,
- эмболизация легочных сосудов.
Если говорить о факторах риска, то по последним данным, спровоцировать развитие этой болезни могут:
- некоторые диетические препараты (депрессанты аппетита), такие как фенфлурамин, фентермин,
- применение в пищу рапсового токсичного масла,
- прием анорексигенных препаратов (аминорекса фурмат),
- некоторые травяные сборы, содержащие растение Crotalaria,
- прием оральных контрацептивов.
Симптомы
Клинические проявления ПЛГ, такие
как гиповентиляция, боли за грудиной,
возникающие при физической нагрузке, могут объясняться невротическими
расстройствами. Позже присоединяются одышка, слабость, повышенная утомляемость,
появляется осиплость голоса из-за сдавливания гортанного нерва из-за увеличения
легочной артерии, периферические отеки, пальпитация.
При физикальном обследовании выявляется
эпигастральная пульсация из-за увеличенного правого желудочка сердца,
прослушивается галопирующий ритм предсердия, который лучше прослушивается в
нижних отделах грудины по левому краю. При аскультации выявляется усиленный
легочный компонент, правосторонний галоп или тригуспидальная регургитация. Иногда наблюдается систолический шум на
легочной артерии.
При рентгенографии грудной клетки
определяется расширение легочной артерии, увеличение правого желудочка и
правого предсердия, а также резкое сужение ветвей легочной артерии.
Электрокардиографическое исследование
показывает перегрузку правого желудочка, отклонение оси вправо, усиление волн S в нижних отведениях, R волны
больше в отведении V1.,
инверсия зубца Т в правых грудных отведениях. Лучшим тестом для наблюдения за
ПЛГ является допплеровская эхокардиография.
Дифференцирование
Для постановки правильного диагноза ПЛГ необходимо исключить другие известные заболевания:
- хронические бронхолегочные болезни с формированием легочного сердца;
- саркоидоз;
- пневмокониоз (силикоз) – сопровождается гипоксической легочной гипертензией;
- врожденные пороки сердца ( для дифференцирования проводят катетеризацию сердца и эхокардиографию);
- тромбоэмболия легочной артерии (выявляется при помощи ангиопульмонографии или радиоизотопном сканировании легких);
- стеноз легочной артерии;
- Синдром Эйзенменгера, если он сопровождается дефектом межжелудочковой перегородки, несколько напоминает ПЛГ;
- шумы и галопирующий ритм могут наряду с ПЛГ являться признаком ревматического аортального или митрального порока сердца.
Наиболее информативна для
дифференциорования и постановки диагноза сцинтиграфия легких, компьютерная
томография и ангиография. Из лабораторных исследований проводят тесты на HIV-1 антитела, функцию печени и щитовидной
железы.
Методы
лечения
Лечение ПЛГ в большинстве случаев
большого эффекта не дает, можно лишь немного увеличить срок жизни пациента. Как
правило, несмотря на проводимую терапию, болезнь прогрессирует и приводит к
летальному исходу через 2-5 лет.
Применение антикоагулянтов длительное и
показано всем без исключения пациентам, страдающим ПЛГ. Применение таких
препаратов как соудомадин, коумадин (варфарин), разжижающих кровь и
препятствующих образованию тромбов, несколько увеличивает выживаемость.
При правожелудочковой недостаточности
назначают кардиотонические средства, а также диуретики, уменьшающие
периферические отеки.
К мощным современным препаратам,
эффективным, но не увеличивающих статистику выживаемости, можно с уверенностью
отнести эндогенные вазодилататоры: простагландин I2 (эпопростенол). Длительная терапия этим препаратом позволяет удвоить период
ожидания трансплантации, а также увеличить срок жизни пациента.
Наиболее безопасными средствами,
облегчающими общее состояние больного и снижающими давление, являются такие
препараты как диазоксид, нитроглицерин, нитропруссид, апрессин.
При ПЛГ также показано применение таких лекарственных средств как:
- b-агонисты: изопротеренол, требуталин;
- а-адреноблокаторы: феноксибензамин, фентоламин;
- блокаторы кальциевых каналов - длительное лечение этими препаратами улучшает гемодинамику и выживаемость;
Несмотря на большой риск, возникающий при
пересадке, наиболее эффективным методом лечения является трансплантация сердца
и легкого.





Отзывы