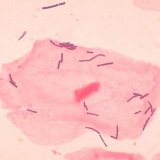
Вагинальный дисбактериоз или как его еще называют бактериальный вагиноз – легкая форма инфекции влагалища, которая вызывается бактериями. Как правило, во влагалище обитают и «хорошие» и «плохие» бактерии. Хорошие бактерии обладают способностью контролировать рост плохих бактерий. При бактериальном вагинозе этот баланс нарушается. В результате получается, что плохих слишком много, а хороших недостаточно.
Медикаментозное лечение бактериального вагиноза (вагинального дисбактериоза)
В настоящий момент лечение вагинального дисбактериоза проводят общепризнанным двухэтапным методом. Принцип лечения заключается в том, чтобы создать влагалищной среде оптимальные физиологические условия и восстановить микробиоценоз.
Первый этап лечения заключается в проведении местной антибактериальной терапии (хлоргексидин, метронидазол, клиндамицина вагинальный 2% крем). Для снижения рН назначают молочную кислоту, также назначают эстрогены, антигистаминные препараты, ингибиторы простагландинов, при необходимости иммунокорректоры. При наличии жжения, болей, зуда назначаются местные анестезирующие препараты.
Комитет по контролю за СТЗ Соединенных Штатов Америки рекомендовал следующие адаптированные к условиям страны схемы лечения небеременных женщин, первый этап:
- 7-10 дней суппозитории хлоргексидин (гексикон ©) в день 1-2 р. по 1 суппозитории.
- неделю клиндамицин – вагинальный 2% крем интравагинально на ночь один полный аппликатор.
- Или 0,75% метронидазолгель интравагинально один полный аппликатор в день 1-2 р в течении 5 дней.
- Или клиндамицин суппозитории вагинальные в день один раз по 1 суппозитории 3-6 суток.
- Или тинидазол перорально по 500 мг 5 дней дважды в день.
- Или метронидазол перорально по 500 мг 7 дней дважды в день.
- Или орнидазол перорально по 500 мг 5 дней дважды в день.
При лечении метронидазолом (в том числе его аналогами) пациентка не должна употреблять спиртные напитки, об этом ее стоит предупредить. Также нельзя пить подобные напитки после окончания лечения в течение суток.
Клиндамицин крем изготавливается на масляной основе, поэтому есть вероятность повредить структуру диафрагм и латексных презервативов.
Альтернативные схемы лечения вагинального дисбактериоза, этап первый:
- Однократно внутрь 2 г метронидазол.
- Или однократно внутрь 2 г орнидазол.
- Или однократно внутрь 2 г тинидазол.
- Или дважды в день 300 мг клиндамицин неделю.
На практике нередко встречаются рецидивы вагинального дисбактериоза. Для их лечения применяют альтернативные схемы.
В настоящее время лечение дисбактериоза влагалища не имеет схемы, в которой использовались бы лекарственные средства для продолжительной поддерживающей терапии.
В ходе клинических испытаний было доказано, что лечение партнеров никак не сказывается на успешности проводимого лечения у женщины, не влияет на частоту рецидивов. Таким образом, не рекомендуется проводить рутинное лечение обоих партнеров.
Если у пациентки аллергия на метронидазол (в т. ч. аналоги), непереносимость препарата, тогда для лечения используется крем клиндамицина. Если пациентка не переносит системный метронидазол, то ей назначают гель метронидазола, но если у пациентки на пероральный метронидазол возникает аллергическая реакция, то и интравагинальное лечение не допустимо.
Второй этап лечения вагинального дисбактериоза заключается в восстановлении микрофлоры влагалаща, применяются бактерийные биологические препараты: местно – бифидобактерии бифидум, лактобактерии ацидофильных, бифидина, ацилакта, внутрь – лактогена.
Без предварительного 1-го этапа назначение данных этапов бесполезно, прежде всего из-за выраженных взаимоотношений между микроорганизмами влагалища. Если проводится комплексная этиотропная и патогенетическая терапия бактериального вагиноза, то положительный результат достигается в 90% случаев.
Терапия эубиотиками как правило, начинается после окончания 1-го этапа лечения через два дня. В этот период происходит элиминация организма антибактериальных средств (которые вводились на 1 этапе) или из влагалища. Это позволит исключить «постантибиотический эффект».



Отзывы