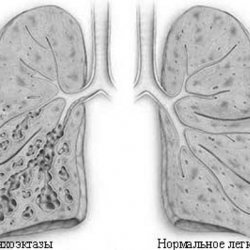
 Бронхоэктатическая
болезнь – это заболевание бронхов. Оно характеризуется их расширением или деформацией. Представляет
собой хронический нагноительный процесс в неполноценных бронхах. Бронхи,
подвергшиеся данному заболеванию, называют бронхоэктазии.
Бронхоэктатическая
болезнь – это заболевание бронхов. Оно характеризуется их расширением или деформацией. Представляет
собой хронический нагноительный процесс в неполноценных бронхах. Бронхи,
подвергшиеся данному заболеванию, называют бронхоэктазии.
Бронхоэктатическая болезнь появляется в детском и подростковом возрасте. Заболевание проявляется в виде повторных бронхолегочных инфекций с мокротным кашлем.
Виды заболевания
Различают
по срокам появления врожденную и приобретенную бронхоэктатическую болезнь.
По причине
возникновения выделяют: ателектатическую (в зоне ателектазов легких),
деструктивную (мешотчатый бронхоэктазий), постбронхитическая (в последствии
хронического бронхита), постстенотическая (в результате длительного застоя
слизи и атонии стенок), ретенционная (проявляется в случае изменения тонуса
стенок бронхов) болезнь.
Причины и развитие бронхоэктатической болезни
К
первым причинам развития бронхов относят врожденные пороки. Имеет место
недоразвитие бронхиальной стенки.
Вторая
причина – это приобретение бронхоэктазии. Она появляется в результате очень
частых бронхолегочных инфекций, которые были перенесены в маленьком возрасте.
Причинами могут стать последствия туберкулеза, хронического бронхита,
бронхопневмонии, абсцесса легкого.
Третья
причина – это попадание посторонних веществ в просвет бронхов, которые могут
впоследствии вызвать развитие болезни.
Развитие
бронхоэктатической болезни
проходит в виде хронического воспаления бронхиального дерева. Оно же приводит к
изменениям в слоях бронхов, а именно в слизистом и мышечном, и в перибронхиальной ткани. После перенесенных
болезней стенки бронхов становятся слабыми и деформируются. Происходящие
процессы воздействуют на нервные окончания, артериолы и на капилляры.
Бронхоэктазии в виде цилиндров и
веретена поражают крупные и средние
бронхи, а мешотчатые – мелкие. Небольшие по размерам могут долгое время не
проявляться. В случае присоединения иных инфекций, воспалительный процесс
сопровождается появлением гнойной мокроты. В результате имеет место хроническое
воспаление.
Гнойный процесс поддерживается за счет
усложненного самоочищения бронхиального дерева, снижения иммунитета организма,
воспаления носоглотки с осложнениями.
Симптомы
Главный признак бронхоэктатической болезни –
это постоянный кашель с гнойной мокротой. Она имеет неприятный запах. По мере
накопления в бронхах, мокрота провоцирует возобновление кашля. Такие приступы
часто влекут за собой разрыв сосудов, а в итоге и к кровяному отхаркиванию или
легочному кровотечению.
Хронический воспалительный процесс приводит к
истощению организма. В результате могут проявиться анемии, одышки, похудение,
слабость, остановка физического и полового развития.
В
результате обострения болезни повышается температура, увеличивается
количество мокроты.
Диагностика
При бронхоэктатической болезни имеет место
ослабленное дыхание, наличие хрипов. При рентгенограмме обнаруживается
деформация и ячеистость легких, участки ателектазов, уменьшение в размере
пораженных сегментов или долей.
Бронхоскопия дает возможность обнаружить
гнойный секрет. Потом берется из него материал для дальнейшего исследования, с помощью же этого метода диагностики
определяют причину кровотечения и проводят мероприятия по санации
бронхиального дерева.
Следующим этапом является бронхография. Она
дает возможность определить спектр распространения поражения. Он подвергается
локализации. Бронхографию применяют с использованием анестезии или наркоза. При
данном методе исследования выявляются различные расширения бронхов, их
деформация, местоположение.
Спирометрия и пикфлоуметрия применяются при
диагностике дыхательной недостаточности.
Лечение бронхоэктатической болезни
Лечение имеет два
основных мероприятия. Первый вид состоит в санации бронхов, а второй – в
подавлении гнойно-воспалительного процесса.
Лечебные мероприятия включают проведение
антибиотикотерапии и бронхоскопического дренажа. При санации вводят антибиотики
внутримышечно или внутривенно. Если имеет место хроническое воспаление, то
используют цефалоспорины, полусинтетические пенициллины, гентамицин.
Массаж грудной клетки, щелочное питье,
ингаляции, электрофорез, дыхательная гимнастика – это мероприятия
для эффективности выведения мокроты из бронхов.
При лечении бронхоэктатической болезни
применяют специальную гимнастику – дренажную. Ее особенность в том, что все
упражнения осуществляются в положении лежа: на спине, боку, животе. Вся
гимнастика сопровождается кашлевыми толчками, цель которых - выведение мокроты.
Для повышения эффективности упражнений используют нефорсированный вдох, частую
смену положения, легкое поколачивание грудной клетки.
Применение
лечебной бронхоскопии заключается в удалении гнойного секрета путем промывания
бронхов. Также одновременно осуществляется введение антибиотиков, муколитиков,
бронхолитиков, применяется ультразвуковая санация.
Особое
место при лечении занимает правильное питанию. Еда должна быть богатой белками
и витаминами. В дневном рационе обязательно должны присутствовать мясо, рыба,
творог, овощи, фрукты, натуральные соки. При отсутствии обострений болезни
проводят дыхательную гимнастику, употребляют отхаркивающие травы, и в
обязательном порядке применяется санаторно-курортная реабилитация.
При
лечении бронхоэктатической болезни имеет место хирургическое вмешательство. В
процессе операции удаляются пораженные доли легкого. Такое вмешательство
проводится лишь при отсутствии противопоказаний и по жизненным показателям.
Осложнения
На фоне прогрессирующей болезни может
появиться легочная недостаточность. Впоследствии возникает одышка, которая
проявляется не только при нагрузках, но и в состоянии покоя. Со временем еще
может появиться «легочное сердце», которое способствует появлению недостаточности
кровообращения в большом круге.
Обострение может вызвать развитие перифокальной
пневмонии, абсцесс легкого. Появляется опасность и прорыва гноя в плевральную
полость, что в итоге приводит к эмпиеме плевры.
Прогноз и профилактика болезни
В случае хирургического вмешательства имеет
место полное выздоровление пациента. При применении регулярных курсов
противовоспалительной терапии возможно достичь длительной
ремиссии. Холодная погода, переохлаждение, последствия простуд могут привести к
обострению болезни. Следует тщательно следить за состоянием здоровья и тепло
одеваться.
Если лечение отсутствует, то это приведет к
неблагоприятным последствиям. Одним из таких является инвалидность.
Для профилактики развития заболевания
применяют диспансерное наблюдение. В таких случаях пульмонолог следит за
протеканием хронического бронхита, пневмосклероза, а также назначает адекватное
и эффективное лечение. Особое место занимает лечение детских инфекционных
болезней и все зависит от правильности и адекватности их лечения.





Отзывы