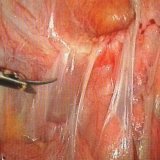
 У вас прошла операция и как следствие её врачи говорят, что у вас появились спайки? Что делать? В нашей статье мы хотели бы рассмотреть вопрос необходимо ли нам хирургическое вмешательство при спайках?
У вас прошла операция и как следствие её врачи говорят, что у вас появились спайки? Что делать? В нашей статье мы хотели бы рассмотреть вопрос необходимо ли нам хирургическое вмешательство при спайках? Болезнь спаек – эта та болезнь, которую можно лечить. Но, как и всякая болезнь, она требует детального рассмотрения. Необходимо выявить – откуда же она появилась?
Вначале рассмотрим где она может появляться. Эта болезнь плевральной и брюшной полости, малого таза, мозгового черепа. Чаще всего она появляется после того, как вы перенесли полостную операцию, воспалительное заболевание, тупую травму живота, черепно– мозговую травму или травму грудной клетки.
Тяжи и спайки – это одно и то же. Они состоят из коллагеновых нитей. Те, в свою очередь, являются соединителями плевры или брюшины. Поэтому мы слышим такое интересное название – спайки. Они как будто спаивают различные участки. Если вы вообразите себе участок кожи после ожога или рубец на коже, то это представление будет представлением о спайках.
Чем же интересны коллагеновые нити?
Им свойственно созревать, а приблизительно через три, а порой и шесть месяцев сокращаться, скручиваться. Причем они вовлекают в рубец органы, расположенные рядом. Результатом является нарушение кровоснабжения, то есть отток лимфы из этих органов. Со временем они меняют положение и болят.
Болезнь спаек характерна для всех операций брюшной полости. Спайки же в малом тазу характеризуются грубостью и толщиной.
Как считают большинство специалистов – хирургов спаечные процессы и, как результат, спайки в брюшной полости не рассасываются, если они возникли после травмы большой глубины. Для них характерно обратное развитие, если они подкрепляются воспалительным процессом.
Чем же они для нас опасны?
Даже если у вас была самая простая и несложная операция, то спаек не избежать. Причем они расползутся по брюшной полости. И уж совсем не стоит говорить о сложных операциях, о перитоните. Поэтому настраиваясь на мало– мальскую операцию будьте готовы к тому, что вас атакует спаечная болезнь.
Вначале вы рады тому, что перенесли операцию. Но уже через полгода у вас начинает тянуть внизу живота, если это операция брюшной полости или по части гинекологии. Вы не можете резко поднять руки, по утрам для вас становится проблемой потянуться. А играть в спортивные игры, такие как волейбол, баскетбол вообще за гранью физических возможностей.
Послеоперационные больные ищут спасения у врачей. Им уже не обойтись без того, чтобы производить вмешательство при спайках. Методы здесь разные: как консервативные, так и оперативные.
Здесь можно выделить три пути:
- новая операция;
- народная медицина;
- мануальная терапия.
Если мы рассмотрим консервативную терапию, то увидим ее направленность на рассасывание спаек. Конечно, при использовании медикаментов. Успешность его будет реальной на первоначальном этапе.
Физиотерапия.
Физиотерапия тоже очень хороший помощник в борьбе со спайками. В процессе размягчения спаек, придачи им эластичности нет ничего лучше. Но главное: физиотерапия снимает болевые ощущения и уменьшает процесс воспаления. Здесь вам будет вполне уместной помощь пиявок или, как это звучит «по-научному» – гирудотерапия. Эффект обеспечен!
Если же вы оставили процесс без контроля, и он стал патологическим, то уже без хирургического вмешательства вам не обойтись. Именно хирургическое вмешательство снимет боль и наладит вашу жизнь.
Лапароскопия.
Это хирургическое вмешательство при спайках длится не более минут сорока, восстанавливая проходимость маточных труб.
Лапароскопия спаек чаще всего подразумевает лечение и диагностику их именно в гинекологии. При этом применяется лазер, большой напор воды и электронож.
При спайках хирургическое вмешательство будет необходимым, только если болезнь будет протекать в острой форме. Ведь спаечный процесс часто приводит к не очень приятным последствиям. Как пример того: срочная операция необходимая при кишечной непроходимости.
Лечение хирургических спаек кишечника предполагает надрез и усечение. В процессе операции идет внутривенное переливание крови, белковых препаратов, электролитных растворов и пятипроцентного раствора глюкозы.
На протяжении суток после операции через длинный зонд вводят постоянно аспирин в тонкую кишку, витамины групп С и В, сердечно – сосудистые средства, гормоны, полиглюкин и реополиглюкин. Обязательным считается переливание крови. Чтобы в организм не проникла инфекция – антибиотики широкого спектра.
В целях избежания легочных осложнений через день ставят банки, практикуют назначение отхаркивающих средств, проводят стимуляцию кашлевого рефлекса.
Но главное – это паранефранальные блокады. Они помогают быстрейшему восстановлению моторики кишечника. Если нет противопоказания – гипертонические и сифонные клизмы. Не помешает и по одной ложке вазелинового масла два раза в день.
Пить больному можно уже на следующий день после проведения операции. Начинаем с малых порций и постепенно увеличиваем. Принимать пищу можно не ранее чем на третий день после оперативного вмешательства. Диета является одним из основных условий успешного выздоровления и последующей реабилитации.
Операции, связанные с непроходимостью кишечника делать очень сложно. Они нестандартны. А уж, какие трудности возникают при удалении спаечной кишечной непроходимости! Кроме того, операции по поводу непроходимости обычно сложны и нестандартны. Все последние годы отмечается значительное увеличение количества больных со спаечной непроходимостью кишечника, с чем непосредственно связан рост числа операций на органах брюшной полости.
Если врачи вводят лекарство в брюшную полость, это тоже может вызвать спаечные образования. Исследования в области спаечных образований проводятся в течение уже 100 лет. И еще никто не придумал более оригинального метода, как диагностика этой болезни.
ДИАГНОСТИКА! Помните об этом и будьте здоровы!

Отзывы